انواع صرع؛ علائم و درمان صرع
صرع یک اختلال عصبی مزمن است که با حملات مکرر تشنج شناخته میشود. تشنجها نتیجه فعالیت غیرطبیعی و ناگهانی سلولهای عصبی در مغز هستند که میتوانند به اشکال مختلف از جمله حرکات غیرقابل کنترل، از دست دادن هوشیاری، و تغییرات حسی یا رفتاری بروز کنند. صرع یکی از شایعترین اختلالات عصبی در سراسر جهان است و تقریباً ۱ درصد از جمعیت جهانی را تحت تأثیر قرار میدهد.
علیرغم پیشرفتهای پزشکی در دهههای اخیر، صرع همچنان یک چالش بزرگ برای بیماران، خانوادهها، و نظامهای بهداشتی به شمار میآید. مدیریت و درمان مناسب میتواند به بهبود کیفیت زندگی افراد مبتلا کمک کند، اما هنوز بسیاری از افراد با صرع کنترلنشده روبرو هستند.
صرع میتواند به دلایل مختلفی از جمله آسیبهای مغزی، عوامل ژنتیکی، عفونتها، و اختلالات متابولیک رخ دهد. تشخیص دقیق نوع صرع و انتخاب درمان مناسب، نقشی کلیدی در کنترل این بیماری ایفا میکند. این مقاله به بررسی انواع مختلف صرع، علائم آنها، و روشهای درمانی و مدیریت مناسب میپردازد. هدف اصلی این است که درک بهتری از این بیماری فراهم شود و راههای مؤثرتری برای مقابله با آن پیشنهاد شود.
این مقدمه میتواند بستری فراهم کند تا خوانندگان با اهمیت و گستردگی موضوع صرع آشنا شوند و مسیر بحث به سمت تشریح دقیقتر انواع، علائم و درمانهای این بیماری هدایت شود.
تعریف و اهمیت موضوع صرع
صرع یک اختلال مزمن سیستم عصبی مرکزی است که با وقوع حملات تشنجی غیرقابلپیشبینی مشخص میشود. تشنجها به دلیل فعالیت غیرطبیعی و ناهماهنگ سلولهای عصبی در مغز رخ میدهند و میتوانند انواع مختلفی از تغییرات رفتاری، حرکتی، حسی یا شناختی را ایجاد کنند. صرع به عنوان یک اختلال عصبی با تکرار حداقل دو حمله تشنجی بدون تحریکات خارجی شناخته میشود. صرع نه تنها یک بیماری پزشکی بلکه یک مسئله اجتماعی و روانشناختی است که تأثیرات گستردهای بر زندگی فردی، خانوادگی، و اجتماعی دارد. برخی از دلایل اهمیت موضوع صرع عبارتند از:
شیوع گسترده: صرع یکی از شایعترین اختلالات عصبی در جهان است و میلیونها نفر را در هر سنی، از کودکان تا سالمندان، تحت تأثیر قرار میدهد.
تأثیر بر کیفیت زندگی: حملات تشنجی میتوانند تأثیرات مخربی بر کیفیت زندگی افراد داشته باشند، از جمله ایجاد محدودیت در فعالیتهای روزمره، مشکلات تحصیلی یا شغلی، و حتی خطرات جانی مانند آسیبهای فیزیکی یا حوادث.
بار اقتصادی: هزینههای مرتبط با درمان، مراقبتهای پزشکی، و از دست دادن توان کاری به دلیل صرع میتواند بار اقتصادی قابل توجهی بر فرد، خانواده و نظام بهداشتی تحمیل کند.
چالشهای روانی و اجتماعی: مبتلایان به صرع ممکن است با انگ اجتماعی، اضطراب، افسردگی، و مشکلات اجتماعی مواجه شوند که نیازمند حمایت روانی و اجتماعی مستمر است.
پیشرفتهای درمانی: با وجود پیشرفتهای قابل توجه در تشخیص و درمان صرع، هنوز بخش قابل توجهی از بیماران با چالشهای کنترل نشدن تشنجها روبرو هستند. بنابراین، تحقیقات بیشتر و آگاهیرسانی عمومی در این زمینه از اهمیت ویژهای برخوردار است.
شناخت بهتر صرع و اهمیت آن میتواند به بهبود استراتژیهای مدیریت و درمان کمک کند و در نهایت کیفیت زندگی افراد مبتلا و خانوادههای آنها را بهبود بخشد.
آمار و شیوع صرع
صرع یکی از شایعترین اختلالات عصبی در جهان است که تأثیر گستردهای بر افراد در تمام سنین، نژادها و مناطق جغرافیایی دارد. در این بخش به بررسی آمار و شیوع صرع در سطح جهانی و منطقهای میپردازیم.
آمار جهانی:
شیوع کلی: بر اساس گزارشهای سازمان بهداشت جهانی (WHO)، حدود ۵۰ میلیون نفر در سراسر جهان به صرع مبتلا هستند، که آن را به یکی از رایجترین بیماریهای عصبی تبدیل میکند.
میزان بروز: هر ساله حدود ۲.۴ میلیون مورد جدید صرع در جهان تشخیص داده میشود. میزان بروز در کشورهای در حال توسعه بالاتر است، بهطوریکه به حدود ۸۲ نفر در هر ۱۰۰,۰۰۰ نفر جمعیت میرسد، در حالی که این عدد در کشورهای توسعهیافته حدود ۴۹ نفر در هر ۱۰۰,۰۰۰ نفر است.
شیوع بر اساس سن: صرع میتواند در هر سنی رخ دهد، اما بیشترین شیوع آن در کودکان زیر ۱۰ سال و بزرگسالان بالای ۶۰ سال مشاهده میشود.
تفاوتهای جنسیتی: صرع به طور کلی به نسبت مساوی در مردان و زنان رخ میدهد، اما برخی از انواع خاص صرع ممکن است در یک جنس شایعتر باشند.
مرگ و میر: تخمین زده میشود که سالانه حدود ۱۲۵,۰۰۰ مرگ و میر مرتبط با صرع وجود دارد، که نشاندهنده اهمیت مدیریت صحیح این بیماری است.
شیوع منطقهای:
کشورهای در حال توسعه: در این کشورها، شیوع صرع به دلایل مختلفی مانند محدودیت در دسترسی به مراقبتهای پزشکی، عفونتهای سیستم عصبی مرکزی، آسیبهای زایمانی، و سوانح بیشتر است. در این مناطق، افراد مبتلا اغلب با چالشهای بیشتری برای دسترسی به تشخیص و درمان مناسب روبرو هستند.
کشورهای توسعهیافته: اگرچه میزان بروز صرع در این کشورها کمتر است، اما چالشهای مدیریتی، بهویژه در موارد صرع مقاوم به درمان، همچنان وجود دارد. در این کشورها، تاکید بیشتری بر بهبود کیفیت زندگی و مدیریت روانی و اجتماعی افراد مبتلا میشود.
عوامل خطر شامل سابقه خانوادگی صرع، آسیبهای مغزی، سکته مغزی، عفونتها، و شرایط خاص پزشکی مانند اوتیسم است. شناخت این عوامل میتواند به پیشگیری و کاهش بروز صرع کمک کند.
آمار و شیوع صرع نشاندهنده نیاز به بهبود دسترسی به مراقبتهای بهداشتی، افزایش آگاهی عمومی، و تحقیقات بیشتر در زمینه این اختلال است. با توجه به تعداد بالای افراد مبتلا و تاثیرات گسترده این بیماری بر زندگی فردی و اجتماعی، تمرکز بر راهبردهای پیشگیری، تشخیص زودهنگام، و درمان مؤثر اهمیت ویژهای دارد.
انواع صرع
صرع به طور کلی به دو دسته اصلی تقسیم میشود: صرع فوکال (جزئی) و صرع عمومی (کلی). هر کدام از این دستهها میتوانند به انواع مختلفی تقسیم شوند که در اینجا به بررسی آنها پرداخته شده است:
1. صرع فوکال (جزئی)
صرع فوکال (جزئی) زمانی رخ میدهد که فعالیت غیرطبیعی در بخشی خاص از مغز آغاز میشود. این نوع صرع به دو دسته اصلی تقسیم میشود:
صرع فوکال ساده (بدون از دست دادن هوشیاری): در این نوع، فعالیت غیرطبیعی در ناحیهای از مغز اتفاق میافتد و علائم ممکن است شامل حرکات غیرقابل کنترل، تغییرات حسی (مانند احساس مورمور شدن یا درد)، و تغییرات در عملکرد حسی یا حرکتی باشد. فرد ممکن است هوشیاری خود را حفظ کند و به محیط اطراف آگاه باشد.
صرع فوکال پیچیده (با از دست دادن هوشیاری): در این نوع، فعالیت غیرطبیعی به مناطق بیشتری از مغز گسترش مییابد و باعث از دست دادن هوشیاری یا تغییرات در شناخت و رفتار فرد میشود. فرد ممکن است به طور موقت نتواند به محیط اطراف خود پاسخ دهد و دچار گیجی یا رفتارهای غیرمعمول شود.
2. صرع عمومی (کلی)
صرع عمومی (کلی) زمانی است که فعالیت غیرطبیعی در هر دو نیمکره مغز به طور همزمان شروع میشود. این نوع صرع شامل انواع مختلفی است:
صرع تونیک-کلونیک (جرایم بزرگ یا حملات بزرگ): در این نوع، فرد ابتدا دچار انقباضات شدید عضلانی (تونیک) میشود و سپس به دنبال آن انقباضات مکرر و سریع عضلانی (کلونیک) رخ میدهد. فرد ممکن است از دست دادن هوشیاری و حرکات غیرقابل کنترل را تجربه کند.
صرع غیابی: در این نوع، فرد به طور موقت هوشیاری خود را از دست میدهد و ممکن است دچار حرکات چشمپوشی، پلک زدن سریع، یا سایر علائم غیرقابل کنترل شود. این حملات معمولاً کوتاهمدت هستند و به راحتی قابل شناسایی نیستند.
صرع تونیک: در این نوع، فرد دچار انقباضات تونیک (قوی و پایدار) در عضلات میشود که معمولاً به صورت خوابآلودگی یا عدم توانایی در حرکت کردن به مدت کوتاه بروز میکند.
صرع کلونیک: در این نوع، انقباضات کلونیک (تکانهای مکرر و سریع) در عضلات رخ میدهد و فرد ممکن است دچار حرکات غیرقابل کنترل شود.
صرع میوکلونیک: در این نوع، فرد دچار حرکات غیرقابل کنترل و ناگهانی عضلانی به نام “میوکلون” میشود. این حرکات معمولاً کوتاهمدت و سریع هستند و میتوانند در هر نقطه از بدن رخ دهند.
صرع آتونیک: در این نوع، فرد به طور ناگهانی از دست دادن تون عضلانی را تجربه میکند که ممکن است منجر به افتادن یا ناتوانی در نگه داشتن موقعیتهای بدن شود.
3. صرع ثانویه
صرع ثانویه یا ناشی از علل دیگر، زمانی است که تشنجها به دلیل آسیبهای مغزی، عفونتها، یا اختلالات متابولیک دیگر ایجاد میشوند. در این حالت، درمان باید به علت زمینهای توجه داشته باشد.
شناخت دقیق نوع صرع و علائم مربوط به آن برای انتخاب روشهای درمانی مؤثر و مدیریت مناسب بسیار مهم است. هر نوع صرع نیازمند رویکرد خاص خود در تشخیص و درمان است که باید توسط پزشک متخصص تعیین شود.
علائم صرع
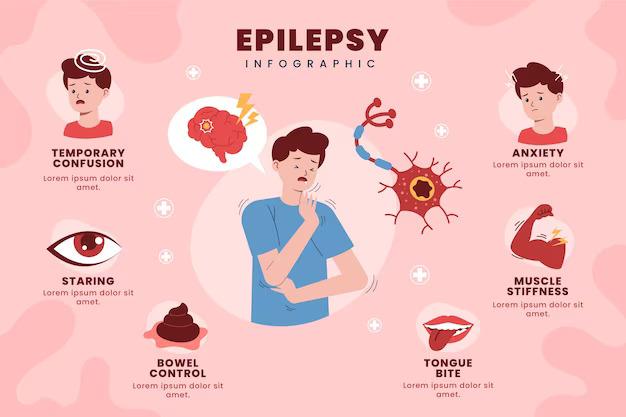
علائم صرع به نوع و شدت اختلال بستگی دارد و میتواند به صورتهای مختلفی بروز کند. در این بخش، علائم عمومی و خاص هر نوع صرع بررسی میشود.
۱. علائم عمومی صرع
علائم عمومی صرع به ویژگیهای مشترکی اشاره دارد که در بسیاری از انواع صرع مشاهده میشود، از جمله:
- تشنجهای مکرر: حملات تشنجی که میتوانند به صورت ناگهانی و بدون هشدار قبلی رخ دهند.
- از دست دادن هوشیاری: در بسیاری از حملات صرع، فرد ممکن است هوشیاری خود را از دست بدهد و در وضعیت گیجی یا بیهوشی به مدت کوتاه قرار گیرد.
- حرکات غیرقابل کنترل: حرکات غیرارادی و غیرقابل کنترل مانند لرزش، تکانهای شدید، یا حرکات سریع عضلانی.
- تغییرات حسی و شناختی: ممکن است فرد دچار تغییرات در حس و ادراک خود، مانند احساس مورمور شدن، درد، یا تغییرات در تواناییهای شناختی (مانند مشکل در تمرکز یا حافظه) شود.
۲. علائم صرع فوکال (جزئی)
- صرع فوکال ساده: علائم ممکن است شامل حرکات غیرقابل کنترل در بخش خاصی از بدن، تغییرات حسی (مانند حس مورمور شدن یا درد)، و تغییرات در احساسات باشد. فرد معمولاً هوشیاری خود را حفظ میکند.
- صرع فوکال پیچیده: فرد ممکن است دچار گیجی، عدم توانایی در پاسخ به محیط اطراف، رفتارهای غیرعادی، و تغییرات در شناخت شود. حملات ممکن است با حرکات تکراری مانند جویدن یا لمس کردن همراه باشند.
۳. علائم صرع عمومی (کلی)
- صرع تونیک-کلونیک (جرایم بزرگ یا حملات بزرگ): این نوع حملات معمولاً شامل دو مرحله است:
- مرحله تونیک: انقباضات شدید و پایدار عضلانی که ممکن است به ناتوانی در حرکت و سختی در تنفس منجر شود.
- مرحله کلونیک: حرکات سریع و مکرر عضلانی که ممکن است به همراه تکانهای بدن و افزایش تولید بزاق باشد.
- صرع غیابی: حملات معمولاً به صورت از دست دادن موقت هوشیاری و حرکات چشمپوشی، پلک زدن سریع یا عدم پاسخ به محیط اطراف بروز میکند. این حملات معمولاً کوتاهمدت هستند و ممکن است به راحتی نادیده گرفته شوند.
- صرع تونیک: شامل انقباضات عضلانی پایدار و شدید است که ممکن است منجر به افتادن یا ناتوانی در حرکت کردن شود.
- صرع کلونیک: حرکات مکرر و سریع عضلانی که ممکن است به صورت تکانهای غیرقابل کنترل در نقاط مختلف بدن ظاهر شود.
- صرع میوکلونیک: حرکات ناگهانی و غیرقابل کنترل عضلانی (میوکلون) که معمولاً به صورت لرزشهای سریع و کوتاهمدت است.
- صرع آتونیک: از دست دادن ناگهانی تون عضلانی که ممکن است منجر به افتادن یا ناتوانی در نگهداشتن وضعیت بدن شود.
۴. علائم صرع ثانویه
علائم صرع ثانویه بستگی به علت زمینهای دارد و میتواند مشابه علائم صرع اولیه باشد، اما ممکن است به همراه علائم دیگری از قبیل سردرد شدید، تغییرات در سطح هوشیاری، یا مشکلات بینایی و شنوایی همراه باشد.
شناسایی دقیق علائم صرع و تشخیص نوع آن برای درمان مؤثر و مدیریت مناسب بسیار مهم است. در صورتی که حملات صرع به درستی مدیریت نشود، میتواند به مشکلات بیشتری منجر شود و نیاز به توجه پزشکی فوری دارد.
علل و عوامل خطر صرع
صرع میتواند ناشی از انواع مختلفی از عوامل باشد، از جمله ژنتیکی، آسیبشناختی، عفونی و متابولیک. در اینجا به بررسی علل و عوامل خطر صرع پرداخته میشود:
۱. عوامل ژنتیکی
- سابقه خانوادگی: وجود سابقه خانوادگی صرع میتواند احتمال بروز این اختلال را افزایش دهد. برخی انواع صرع دارای ویژگیهای ژنتیکی مشخصی هستند که میتوانند به انتقال ژنهای مرتبط با صرع منجر شوند.
- اختلالات ژنتیکی: برخی از اختلالات ژنتیکی میتوانند به افزایش خطر بروز صرع منجر شوند، مانند اختلالات کروموزومی و تغییرات ژنی خاص.
۲. آسیبهای مغزی
- آسیبهای زایمانی: آسیبهای مغزی که در هنگام زایمان یا بلافاصله پس از آن رخ میدهند، میتوانند خطر بروز صرع را افزایش دهند.
- آسیبهای تروماتیک: ضربههای شدید به سر، مانند ضربههای ورزشی یا تصادفات، میتوانند باعث آسیب به مغز و بروز صرع شوند.
- آسیبهای مغزی: بیماریها یا آسیبهای مغزی مانند تومورها، سکتههای مغزی، یا التهابهای مغزی میتوانند به بروز صرع منجر شوند.
۳. عفونتها
- عفونتهای مغزی: عفونتهایی مانند مننژیت (التهاب مننژها)، انسفالیت (التهاب مغز)، و ابسسههای مغزی میتوانند به آسیب مغزی و صرع منجر شوند.
- عفونتهای سیستم عصبی: عفونتهای شدید سیستم عصبی میتوانند خطر بروز صرع را افزایش دهند.
۴. عوامل متابولیک و سمّی
- اختلالات متابولیک: اختلالات متابولیک مانند کمبود قند خون، اختلالات الکترولیتی، یا نارسایی کبدی میتوانند به بروز تشنج و صرع منجر شوند.
- سموم و داروها: مصرف داروهای خاص یا قرار گرفتن در معرض سموم میتواند باعث بروز تشنجهای موقت و در برخی موارد صرع شود.
۵. اختلالات عصبی و مغزی
- تومورهای مغزی: تومورهای مغزی میتوانند به فشار و آسیب به نواحی مختلف مغز و در نتیجه بروز صرع منجر شوند.
- سکتههای مغزی: سکتههای مغزی میتوانند آسیب به نواحی مختلف مغز ایجاد کرده و به بروز صرع منجر شوند.
۶. عوامل مربوط به سبک زندگی و شرایط محیطی
- استرس و اضطراب: استرس شدید و اضطراب میتوانند در برخی افراد باعث بروز تشنج و صرع شوند.
- خواب ناکافی: کمبود خواب یا اختلالات خواب میتواند خطر بروز تشنج را افزایش دهد.
۷. بیماریهای خودایمنی و التهابی
- بیماریهای خودایمنی: بیماریهایی که باعث التهاب و آسیب به بافتهای عصبی میشوند، مانند لوپوس، میتوانند به بروز صرع منجر شوند.
شناخت علل و عوامل خطر صرع میتواند به پیشگیری، تشخیص زودهنگام، و درمان مؤثر این اختلال کمک کند. با توجه به تنوع علل و عوامل خطر، نیاز به ارزیابی دقیق و جامع توسط متخصصین برای مدیریت و درمان مناسب صرع احساس میشود.
درمانهای صرع
درمان صرع هدفش کنترل حملات و بهبود کیفیت زندگی بیماران است. انتخاب روش درمانی مناسب بستگی به نوع صرع، شدت حملات، و پاسخ بیمار به درمان دارد. درمانهای صرع به طور کلی به سه دسته اصلی تقسیم میشوند: دارویی، جراحی، و غیر دارویی. در اینجا به بررسی هر یک از این روشها میپردازیم:
۱. درمان دارویی
درمان دارویی برای کنترل حملات صرع یکی از روشهای اصلی و متداول است. داروهای ضدصرع (AEDs) به کنترل و کاهش تعداد حملات کمک میکنند.
- داروهای ضدصرع رایج: شامل کاربامازپین، والپروئیک اسید، لاموتریژین، لوانتراستام، و تیاگابین هستند. هر دارو ممکن است برای نوع خاصی از صرع مؤثر باشد و عوارض جانبی خاصی داشته باشد.
- تنظیم دوز: برای مؤثر بودن دارو، تنظیم دوز مناسب بسیار مهم است. پزشک ممکن است نیاز به تنظیم دوز بر اساس پاسخ بیمار و عوارض جانبی داشته باشد.
- پایش و مشاوره: نظارت منظم بر وضعیت بیمار و مشاوره در مورد عوارض جانبی و تعاملات دارویی از اهمیت ویژهای برخوردار است.
۲. درمان جراحی
اگر درمانهای دارویی نتوانند حملات را به طور مؤثر کنترل کنند، جراحی ممکن است گزینهای مناسب باشد. درمانهای جراحی شامل:
- جراحی بر روی ناحیه خاص مغز: در این روش، ناحیهای از مغز که مسئول حملات است، شناسایی و جراحی میشود. این روش برای بیمارانی که حملات آنها در یک ناحیه خاص از مغز متمرکز است، مناسب است.
- جراحی تحریک عصب واگ: در این روش، دستگاهی به نام محرک عصب واگ به ناحیه عصب واگ در گردن متصل میشود و سیگنالهای الکتریکی برای کاهش حملات ارسال میکند.
- جراحی کاهش فعالیت مغزی: در برخی موارد، ممکن است نیاز به جراحی برای کاهش فعالیت غیرطبیعی در مغز وجود داشته باشد.
۳. درمانهای غیر دارویی
این روشها به عنوان تکمیلکننده درمانهای دارویی و جراحی استفاده میشوند و شامل:
- دیوتهای رژیمی: رژیمهای غذایی خاص مانند رژیم کتوژنیک یا رژیم اتینیک میتوانند در برخی بیماران به کنترل حملات کمک کنند. این رژیمها شامل مقادیر بالای چربی و مقادیر کم کربوهیدرات هستند.
- تحریک مغز: درمانهایی مانند تحریک عمیق مغز (DBS) یا تحریک قشر مغز ممکن است در کاهش حملات مؤثر باشند.
- مدیریت استرس و سبک زندگی: تغییرات در سبک زندگی مانند کاهش استرس، بهبود کیفیت خواب، و رعایت رژیم غذایی سالم میتوانند به کاهش حملات کمک کنند.
۴. نظارت و پیگیری
- پایش مداوم: نظارت منظم بر وضعیت بیمار، ارزیابی اثربخشی درمان، و پیگیری عوارض جانبی بسیار مهم است.
- آموزش بیمار و خانواده: آموزش در مورد علائم صرع، نحوه استفاده از داروها، و مدیریت حملات میتواند به بهبود کیفیت زندگی بیمار کمک کند.